 Introducción
Introducción
 El cuidado y mantenimiento de la salud es uno de los principales temas que generan preocupación y ocupación a los países y poblaciones. Por ende, lograr que la sociedad se encuentre en óptimas condiciones de salud es uno de los grandes temas de los gobiernos y de los ciudadanos. Sin embargo, alguna vez has escuchado la frase: “Tu salud depende más de tu código postal, que de tus genes”.
El cuidado y mantenimiento de la salud es uno de los principales temas que generan preocupación y ocupación a los países y poblaciones. Por ende, lograr que la sociedad se encuentre en óptimas condiciones de salud es uno de los grandes temas de los gobiernos y de los ciudadanos. Sin embargo, alguna vez has escuchado la frase: “Tu salud depende más de tu código postal, que de tus genes”.
Si la has escuchado antes, seguramente podrás ratificar que la salud efectivamente tiene algo que ver con el lugar en donde vives. Por otro lado, si no conocías esta frase, es importante que empieces a reflexionar en todo lo que se encuentra a tu alrededor, ya que tiene un impacto no solo en tu salud, sino en la salud de tu familia, comunidad y país.
En diversas ocasiones se considera que la salud es un tema de decisión personal, sin embargo, la salud tiene componentes que van más allá de los individuos. Por ejemplo, el acceso a servicios básicos como el agua potable, servicios de drenaje o electricidad, el tipo de vivienda, las oportunidades de trabajo, la cercanía con servicios de salud, o incluso el clima de la ciudad en la que se encuentra una persona, etc., pueden ser factores para que una persona sea saludable o no.
Por lo tanto, es en este contexto en el que la salud pública se transforma en el área de conocimiento que transita entre la salud del individuo y los factores determinantes sociales de la salud. Asimismo, existen varias definiciones de salud pública, por ejemplo, la definición propuesta por el doctor mexicano Julio Frenk (Álvarez y Kuri, 2018) que menciona que la esencia de la salud pública consiste en adoptar perspectivas basadas en grupos de personas o poblaciones, a diferencia de la medicina clínica, la cual opera a nivel individual o a investigación biomédica que analiza el nivel subindividual.
Desde otra perspectiva, la salud pública se puede ver como “la ciencia y el arte de promover la salud, prevenir la enfermedad y prolongar la vida mediante los esfuerzos organizados de la sociedad” (Martínez, 2018). Es importante que reflexiones que la salud pública es una de las áreas básicas para entender la razón por la que se organizan de cierta manera los servicios de salud dentro de la sociedad, la forma en que se generan estrategias de prevención y de promoción de la salud, así como las políticas públicas que son las responsables de encaminar varias situaciones importantes que acontecen en la sociedad. Por ende, es primordial que se integren a este conocimiento todos los profesionales que son parte del sector salud.
 Explicación
Explicación
Servicios esenciales de la salud pública
La Organización Panamericana de la Salud (2020) define a la salud pública como “la intervención colectiva, tanto del Estado como de la sociedad civil, orientada a proteger y mejorar la salud de las personas”. Asimismo, es importante establecer cuáles son sus funciones, es decir, entender qué son estas funciones, mismas que le permiten al gobierno precisar su campo de acción y mantener el compromiso sobre acciones para impactar de manera positiva las condiciones de salud de la sociedad.
En este sentido, la OPS (2020) propone los servicios y los describe como las once funciones esenciales de la salud pública (FESP), los cuales se basan en cuatro fases del ciclo de políticas públicas: evaluación, desarrollo de políticas, asignación de recursos y acceso. En la siguiente tabla se despliega un resumen de las once funciones que la salud pública aplica para el mejoramiento de la salud de la sociedad:
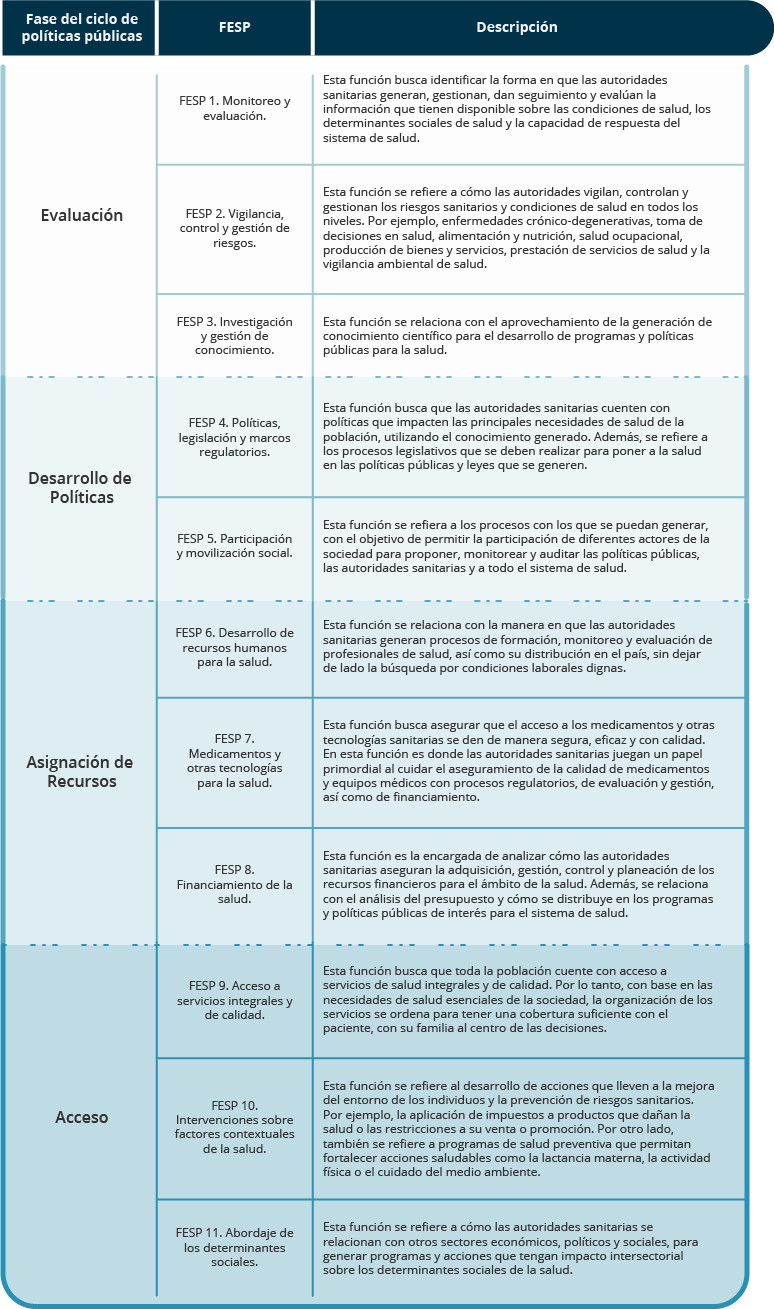
Fuente: OPS. (2020). Las funciones esenciales de la salud pública en las Américas. Una renovación para el siglo XXI. Marco conceptual y descripción. Estados Unidos: OPS.
Estas funciones engloban el objetivo de la salud pública de una manera detallada, que en suma buscan estudiar las causas de las condiciones de salud de la población y cómo mejorarlas. Además, permite que se identifiquen las áreas en las que tiene un impacto en la organización de los servicios de salud.
Determinantes sociales de la salud
 ¿Por qué en las ciudades parece que hay una mayor cantidad de personas con enfermedades crónicas que en el campo? ¿Por qué hay diferencias en la esperanza de vida de un país a otro? ¿Por qué los servicios de salud son diferentes en diversos lugares del mundo?
¿Por qué en las ciudades parece que hay una mayor cantidad de personas con enfermedades crónicas que en el campo? ¿Por qué hay diferencias en la esperanza de vida de un país a otro? ¿Por qué los servicios de salud son diferentes en diversos lugares del mundo?
La respuesta a estas y otras preguntas se encuentra en uno de los conceptos básicos de la salud pública, es decir, los determinantes sociales de la salud (DSS), los cuales se definen por la OPS (s.f.) como “las circunstancias en que las personas nacen, crecen, trabajan, viven y envejecen, incluido el conjunto más amplio de fuerzas y sistemas que influyen sobre las condiciones de la vida cotidiana”.
Al leer la definición anterior, y al analizar los modelos clásicos como el de Lalonde (1974) y Dever (1976), se identifican cuatro aspectos básicos en los que se debe poner atención al hablar de los determinantes sociales de salud:
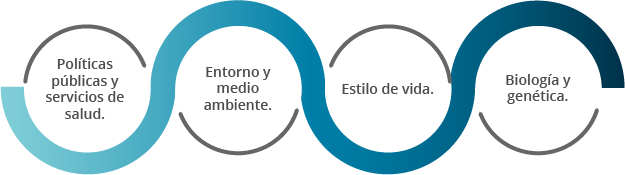
Políticas públicas y servicios de salud: son todas las acciones que el Estado realiza para proveer de servicios de prevención, promoción, atención y rehabilitación de salud para todos los ciudadanos. Este determinante social de la salud tiene un alto impacto en la vida de las personas, ya que del mismo depende la posibilidad de asegurar el acceso a los servicios de salud de la población, es decir, la posibilidad de que una persona cuente con una forma de recibir programas de salud (por ejemplo, campañas de vacunación), atender sus malestares en una unidad de salud (por ejemplo, unidades médico-familiares, clínicas u hospitales) o rehabilitarse después de una cirugía u accidente (por ejemplo, servicios de fisioterapia y rehabilitación). Todo esto depende de las condiciones que los gobiernos planteen para el desarrollo de los servicios de salud en un país.
Entorno y medio ambiente: este determinante social se refiere al contexto de vivienda y condiciones del medio ambiente en el que una persona se desarrolla y que este tiene impacto en su salud. Por ejemplo, las personas que viven en un país con una amplia área desértica o con problemas para tener acceso al agua, pueden sufrir problemas relacionados a temas de saneamiento. Asimismo, ciudades con una alta densidad poblacional, con altos niveles de marginación, tienen riesgos de salud relacionados a estas condiciones (violencia, problemas de acceso a servicios básicos, entre otros).
Estilo de vida: cuando una persona decide hacer ejercicio o empezar una dieta, normalmente es por un motivo estético o por mejorar su salud. Es precisamente por ese motivo por lo que el estilo de vida es un determinante social de salud, debido a la decisión de cambiar el nivel de actividad física y de ingesta de alimentos, lo cual requiere que el individuo tome su responsabilidad en el cuidado de su salud.
Biología y genética: toda persona nace con una carga genética que determinará las condiciones de salud que desarrollará con el pasar de los años. Por consiguiente, las profesiones de la salud le dedican más tiempo de estudio a este determinante social de la salud, con la intención de entender las funciones del cuerpo humano y las formas en que las que puede perder su equilibrio y enfermar. Asimismo, este último determinante solo es una parte de los factores que impactan en la salud de las personas, de esta manera, por tanto, es importante reconocer a las personas como seres integrales y su relación con su contexto.
De los temas que se desprenden de los determinantes sociales de salud, se encuentran las desigualdades en diferentes rubros, resaltando específicamente los temas de acceso a los servicios de salud. Durante las últimas décadas, los determinantes sociales de salud han tomado una mayor relevancia dentro de las áreas de estudio de las ciencias de la salud y las ciencias sociales, las cuales forman parte de la explicación de las inequidades en la salud de ciertos sectores y en la forma de abordarlas, por lo que su intención es minimizar las condiciones que impactan negativamente la salud de la población a nivel global.
Por ejemplo, la Organización Mundial de la Salud ha llevado a cabo diferentes congresos y reuniones para este fin, entre las que encontramos: la Conferencia de Alma Atta 1978, la Conferencia de Ottawa en 1986, la Comisión sobre Determinantes Sociales en Salud en 2005 y la Conferencia de Astaná 2018, en donde se han obtenido recomendaciones de especialistas y expertos en el tema, así como la emisión de declaraciones, que buscan que todos los países miembros cumplan con el objetivo de aminorar la desigualdad en salud y el impacto en las poblaciones con mayor pobreza.
A continuación, se presenta el marco conceptual que forma parte del resumen ejecutivo que publicó la Comisión sobre la equidad y desigualdades en salud en las Américas (OPS, 2018), con la intención de profundizar en los determinantes sociales de salud y las causas de las desigualdades en la región de las Américas:
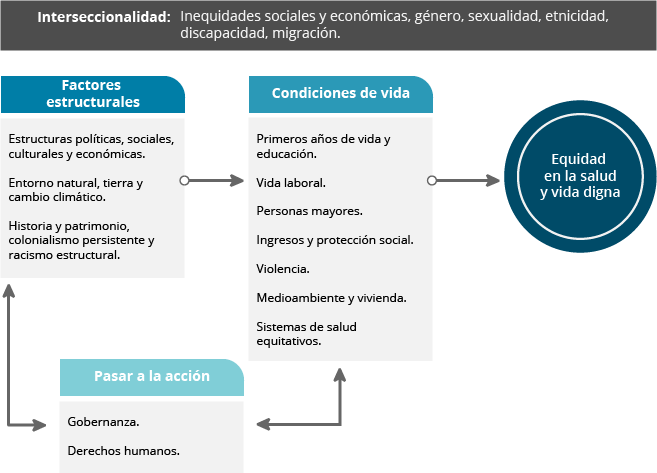
Fuente: Organización Panamericana de la Salud. (2018). Sociedades justas: equidad en la salud y vida digna. Resumen Ejecutivo del Informe de la Comisión de la Organización Panamericana de la Salud sobre Equidad y Desigualdades en Salud en las Américas. Estados Unidos: OPS.
Aunque este marco conceptual muestra algunas bases de los investigadores clásicos del tema, se integra a mayor detalle la necesidad de alinearse a los objetivos de desarrollo sostenible que ha propuesto la ONU y las condiciones específicas de los países de las Américas, teniendo como objetivo el que sea una guía para transitar de una salud con inequidades a una salud universal.
El marco conceptual se divide en:
- Factores estructurales: que evocan a condiciones externas al individuo, es decir, las relacionadas a la sociedad.
- Condiciones de vida: se refieren a los factores que son parte de la vida del individuo y en las cuales se tiene un mayor control.
- Pasar a la acción: se refiere al aseguramiento de la ejecución de las condiciones para el desarrollo del individuo.
- Interseccionalidad: son características que tienen impacto en factores estructurales y en las condiciones de vida.
- Equidad en la salud y vida digna: señala la interrelación entre los factores estructurales, las condiciones de vida y la acción.
Los determinantes sociales de la salud apoyan a la salud pública y a los profesionales en salud a reconocer que los individuos son parte de una sociedad, por lo que no están exentos de condiciones externas que tengan un impacto en su salud. Además, cuando se generan propuestas, programas y políticas basadas en estos determinantes, se logra el objetivo de evitar las desigualdades en salud que tanto daño le generan a las sociedades, sobre todo a la población con menores oportunidades.
Salud pública para el administrador de salud
Al revisar las funciones esenciales de la salud pública, te podrás dar cuenta que para lograr su implementación se requiere de profesionales que posean algunas características importantes, es decir, la necesidad de generar compromisos, la capacidad para la establecimiento de alianzas, el liderazgo para promover las políticas necesarias para mejorar la salud de la población y sobre todo la capacidad para la gestión de los recursos materiales, económicos, tecnológicos y humanos con los que cuenta el sistema de salud.
Todas estas características y habilidades se encuentran delimitadas por Rubio, Repullo y Rubio (2018), al describir los conceptos de administración sanitaria, de saludo deservicios de salud, en su Diccionario de gestión y administración sanitaria.
 Por lo tanto, para la administración de salud, el concepto de la salud pública permite contar con una visión no clínica de la salud, ya que al ser una rama que estudia la salud en la población, su interés se centra en las acciones colectivas para la mejora de las condiciones de salud y su impacto en las instituciones, mismas que son parte de los servicios de salud.
Por lo tanto, para la administración de salud, el concepto de la salud pública permite contar con una visión no clínica de la salud, ya que al ser una rama que estudia la salud en la población, su interés se centra en las acciones colectivas para la mejora de las condiciones de salud y su impacto en las instituciones, mismas que son parte de los servicios de salud.
Asimismo, le brinda liderazgo y estructura organizativa a la salud pública, misma que se requiere para lograr el desarrollo de los programas, políticas y proyectos en salud a gran escala.
Un administrador de salud debe contar con competencias que le ayuden a realizar sus actividades de una manera más integral. Varias organizaciones internacionales como la Federación Internacional de Hospitales (IHF) o el Colegio Australiano de Administración de Servicios de Salud (ACHSM) han desarrollado diferentes marcos conceptuales que engloban las competencias que deberían tener los administradores de servicios de salud. Ambas instituciones se basan en lo que Stefl (2008) señala como el modelo de competencias de la alianza para el liderazgo en servicios de salud, el cual cuenta con cinco dominios que el administrador en salud debe desarrollar:
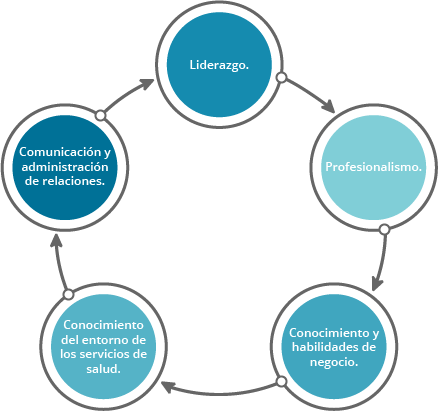
Fuente: Stefl, M. (2008). Common competencies for all healthcare managers: The Healthcare Leadership Alliance Model. Journal of Healthcare Management, (53).
 Como puedes observar en el modelo presentado, una de las competencias del administrador en salud es el conocimiento del entorno de los servicios de salud. Por lo tanto,el administrador debe saber cómo funciona el sistema de salud en el que formará parte (ACHSM, 2020).
Como puedes observar en el modelo presentado, una de las competencias del administrador en salud es el conocimiento del entorno de los servicios de salud. Por lo tanto,el administrador debe saber cómo funciona el sistema de salud en el que formará parte (ACHSM, 2020).
Por consiguiente, la salud pública se vuelve clave, ya que proporciona la información básica sobre las condiciones de salud en la población, la organización de los servicios de salud, las políticas y programas vigentes para la prevención y promoción de la salud, así como la legislación en salud vigente y las condiciones ambientales y del entorno que impactan la salud, entre otros datos relacionados a la salud poblacional.
Por ende, si un administrador de salud domina esta información podrá tener un desempeño que no solo genere propuestas concretas y reales para el sistema de salud, sino que va a evitar posibles errores que pasan en la planeación, dirección, organización y control de los servicios de salud (cuando los ejecutivos y administrativos no se forman en este sector).

 Cierre
Cierre
 Muchas veces se piensa que la salud es solo un tema individual, sin embargo, al mirar a la persona como un ser que es parte de un sistema, te podrás dar cuenta que los aspectos sociales, económicos, medio ambientales, e incluso políticos pueden mejorar o deteriorar la calidad de vida de la sociedad.
Muchas veces se piensa que la salud es solo un tema individual, sin embargo, al mirar a la persona como un ser que es parte de un sistema, te podrás dar cuenta que los aspectos sociales, económicos, medio ambientales, e incluso políticos pueden mejorar o deteriorar la calidad de vida de la sociedad.
En este sentido, la salud pública apoya la investigación de los determinantes sociales de la salud y cómo estos tienen una repercusión en la salud de las poblaciones. Por lo tanto, esta rama de estudio es básica para los profesionales de la salud y los administradores de servicios de salud, pues permite un mayor entendimiento de lo que se requiere para lograr que los programas, proyectos, políticas e instituciones de salud funcionen adecuadamente.
 Checkpoint
Checkpoint
Asegúrate de:
- Comprender qué son los determinantes sociales en salud y los cuatro aspectos básicos.
- Enlistar las funciones esenciales de la salud pública.
- Comprender la importancia de la salud pública para el administrador en salud.
 Bibliografía
Bibliografía
- Alvarez, R., y Kuri., P. (2018). Salud Pública y Medicina Preventiva (5ª ed.) México: Manual Moderno.
- Australian College of Health Service Management. (2020). Master health service management. Competency Framework. Recuperado de https://www.achsm.org.au/Portals/15/documents/education/competency-framework/2020_competency _framework_A4_full_brochure.pdf
- Dever, G. (1976). An Epidemiological Model for Health Policy Analysis. Social Indicators Research, 2(4) Recuperado de http://www.jstor.org/stable/27521768
- Lalonde, M. (1974). A new perspective on the health of canadians. A working document. Canadá: Gobierno de Canadá. Recuperado de https://www.phac-aspc.gc.ca/ph-sp/pdf/perspect-eng.pdf
- Martínez, M. (2018). Conceptos de salud pública y estrategias preventivas (2ª ed.). México: Elsevier.
- Organización Panamericana de la Salud. (2018). Sociedades justas: equidad en la salud y vida digna. Resumen Ejecutivo del Informe de la Comisión de la Organización Panamericana de la Salud sobre Equidad y Desigualdades en Salud en las Américas. Estados Unidos: OPS.
- Organización Panamericana de la Salud. (2020). Las funciones esenciales de la salud pública en las Américas. Una renovación para el siglo XXI. Marco conceptual y descripción. Estados Unidos: OPS.
- Organización Panamericana de la Salud. (s.f.). Determinantes sociales de la salud. Recuperado de https://www.paho.org/es/temas/determinantes-sociales-salud
- Rubio, S., Repullo, J., y Rubio, B. (2018). Diccionario de gestión y administración sanitaria. España: Instituto de Salud Carlos III – Escuela Nacional de Sanidad.
- Stefl, M. (2008). Common competencies for all healthcare managers: The Healthcare Leadership Alliance Model. Journal of Healthcare Management, (53)6.
