 Introducción
Introducción
 Imagina un escenario hipotético en donde eres el jefe de operaciones del gabinete de imagenología y laboratorios de un hospital mediano. Por tanto, tienes a tu cargo 50 camas, 6 cubículos de urgencias, 2 quirófanos y una sala de expulsión.
Imagina un escenario hipotético en donde eres el jefe de operaciones del gabinete de imagenología y laboratorios de un hospital mediano. Por tanto, tienes a tu cargo 50 camas, 6 cubículos de urgencias, 2 quirófanos y una sala de expulsión.
En tu primer día de trabajo, observas a 15 personas esperando ser atendidas en la sala de espera, por lo que decides observar el proceso de atención de tu personal. Notas que las dos recepcionistas a cargo piden a los pacientes llenar un formulario con sus datos generales y antecedentes personales y familiares, para después llenar una orden en formato papel de los estudios a realizar, la cual copian dos veces para entregar una al paciente y otra a la enfermera de laboratorio.
A su vez, la enfermera de laboratorio entrega la copia al técnico encargado de recolectar muestras y obtener las imágenes correspondientes. Después, el paciente ingresa y entrega la copia al técnico, quien realiza la toma de muestra o toma de imagen, y regresa la copia al paciente para que pueda volver a recepción y recibir indicaciones de la fecha de consulta de sus resultados.
Posteriormente, el personal de recepción recibe la copia interna de la orden. Por tanto, una vez que la muestra o imagen ha sido procesada, para escanear y anexar a expediente electrónico. Al finalizar tus observaciones, te percataste que el tiempo de espera de un paciente externo para toma de muestra es de 25-35 minutos, mientras que el tiempo de espera de un paciente externo para la toma de imagen es de 40 minutos, aproximadamente.
Reflexiona lo siguiente: ¿Cómo podrías mejorar la experiencia del usuario? ¿Qué áreas de oportunidad identificas en los tiempos de entrega del servicio y en los procesos que van de la mano?
Para este caso hipotético existen dos indicadores importantes que podrían mejorar significativamente al introducir herramientas lean al proceso: El tiempo de entrega (takt time) y el desperdicio o MUDA a valorar durante todo el proceso (Abdallah y Alkhaldi, 2019).
En este tema repasarás el objetivo principal de la metodología lean aplicada a los sistemas de salud, así como lo que es otorgar al paciente/usuario el máximo valor, disminuyendo tiempos de espera y procesos adicionales. Conocerás herramientas de la metodología lean, como el mapa de flujo de valor, y revisarás los conceptos de evaluación de calidad en los sistemas de salud y sus avances.
 Explicación
Explicación
Evolución de la calidad en los servicios de salud
En el sector salud, la inquietud por mejorar los procesos de atención y servicio para los pacientes o usuarios es una constante. Tal inquietud se remonta por lo menos al 1750 a. C., en el código de Hammurabi, uno de los primeros textos legales en la historia, el cual menciona sanciones a errores médicos por malos resultados. Otro ejemplo es la del juramento Hipocrático de 460 a. C., que hasta la fecha continúa vigente.
Hacia el año 1858, Florence Nightingale introdujo importantes indicadores de salud, por ejemplo, la tasa de mortalidad nosocomial, lo cual dio pie a un enfoque a la medición y la transparencia de los resultados en los sistemas de salud. En 1913, el Colegio Americano de Cirujanos emprendió la tarea de estandarizar los procedimientos quirúrgicos para normar la práctica y prevenir errores fatales.
Sin embargo, no fue hasta 1962 que Avenis Donabedian (padre de la calidad en la atención en salud) conceptualizó la gestión de la calidad en salud a partir de herramientas y métricas apegadas a la metodología esbelta o lean. Dicha metodología surgió a principios del siglo XX en Japón (en la empresa de manufactura de automóviles Toyota), la cual consiste en una serie de herramientas que ayudan a identificar y eliminar los puntos o pasos que no agregan valor de todos los procesos, mismos que hacen mucho más lenta la operación/entrega de un servicio. El objetivo de aplicar la metodología es ser eficiente con los tiempos y recursos.
En 1980, la OMS manifestó interés por potenciar y desarrollar la gestión de calidad en salud, lo que detonó un crecimiento exponencial en los organismos acreditadores de hospitales y servicios en salud. Por consiguiente, a finales del siglo XX, es cuando inicia la estandarización de la calidad en los servicios de salud como la conocemos hoy en día.
Pero, ¿qué avances se han tenido? A raíz de la adopción de la metodología esbelta y sus diferentes aristas en el sector industrial, así como en el sector salud y sus extensiones, se ha adoptado esta metodología desde los siguientes puntos de vista:

Fuente: Akmal, A., Greatbanks, R., y Foote, J. (2020). Lean thinking in healthcare – findings from a systematic literature network and bibliometric analysis. Health Policy, 124(6). Recuperado de https://doi.org/10.1016/j.healthpol.2020.04.008
De manera general, los resultados asociados a la implementación de las diferentes herramientas de la metodología esbelta se traducen en la reducción de tiempos de espera para los pacientes o usuarios de los servicios, reducciones cuantificables de errores médicos o del personal clínico, así como la mejora en procesos y protocolos de atención desde el nivel primario o de primera atención, hasta el sector hospitalario de alta especialidad o tercer nivel.
Herramientas básicas de calidad para gestión de salud
Las herramientas básicas de la calidad son un grupo de técnicas de estadística y gráfica que han sido identificadas como herramientas de alto valor para la resolución de problemas, así como para el mapeo de procesos dentro de las organizaciones. Su objetivo es mejorar la calidad y productividad de las tareas y procesos de cada organización.
A continuación, se detalla cada una de las herramientas:
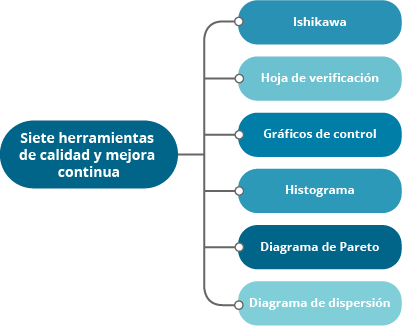
Ishikawa
El diagrama de Ishikawa o la espina de pescado tiene el propósito de reunir ideas que pueden contribuir a la solución de un problema. Por ende, el problema que queremos enfocar se coloca a la derecha del diagrama, es decir, al final de la columna vertebral principal (cabeza del pescado). Las principales causas posibles del problema (los efectos) se dibujan como huesos que salen de la columna vertebral principal (Costa, Filho, Rentes, Bertani y Mardegan, 2017).
Por ejemplo, aplicándolo al entorno de salud ocupacional, un grupo de trabajadores que operan la misma maquinaria constantemente presentan una lesión con las mismas características (razón aparente), por lo que el problema o lesión se coloca al final de la columna vertebral y las causas como espinas.
A continuación, se muestra un ejemplo en donde se muestra el análisis con un diagrama de Ishikawa de las causas raíz de los contagios por Covid-19, donde la cabeza del pez es el problema, mientras que en las espinas tenemos los factores ambientales y personales que pueden causar o promover un aumento en los contagios.
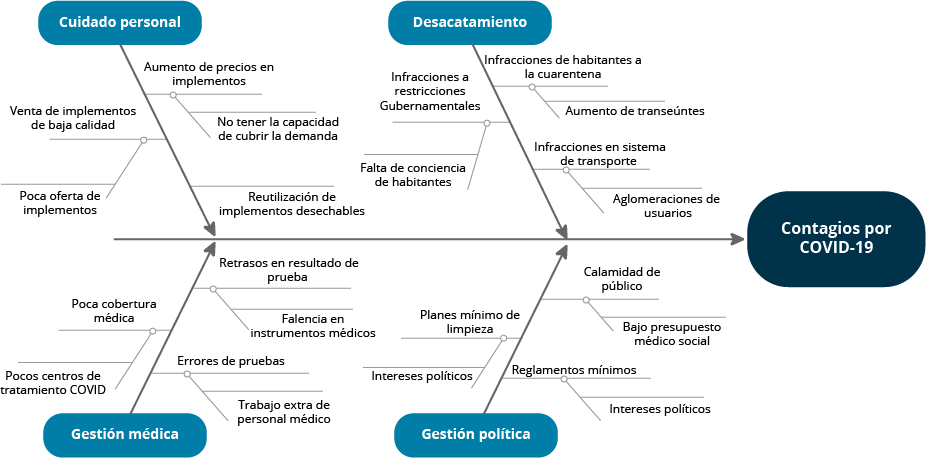
Fuente: Buelvas, L., Villareal, J., Gomez, H., y Palacio, A. (2020). Gráficos comparativos entre países de las personas contagiadas por COVID-19. Boletín de innovación, logística y operaciones, 2(1).
Hoja de verificación
Es un formulario simple que sirve para verificar datos en tiempo real, en el cual los datos pueden ser cuantitativos o cualitativos. En el contexto salud puede servir para disminuir errores o reducir tiempos, por ejemplo, una lista clara (en forma de checkbox) de los pasos que debe seguir el profesional de salud en la atención con el paciente.
Del mismo modo, para realizar una hoja de verificación hay que desmenuzar los pasos en el proceso de atención que se necesitan llevar a cabo, asegurando un mejor servicio libre de errores y ayudando al personal a tener una especie de “receta” de la actividad a realizar sin omitir pasos. La hoja de verificación se puede crear a partir de formatos sencillos, por ejemplo, Word, o hacer una infografía con los pasos que el personal requiera seguir, e incluso es posible apoyarse de aplicaciones más sofisticadas que ayuden a automatizar el proceso, por ejemplo,Kizeo forms.
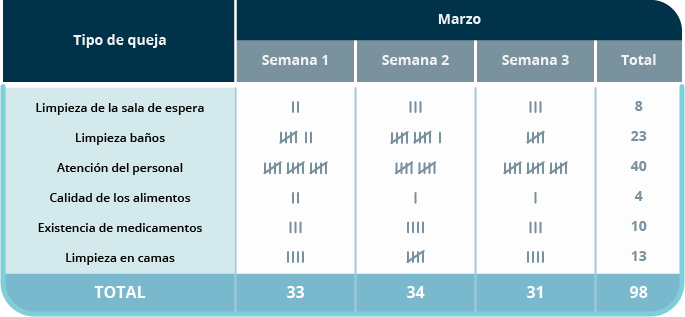
A continuación, se muestra un ejemplo de hoja de verificación, en donde se hace un recuento de todas las quejas o comentarios recibidos en cuanto a la higiene de un área específica de un hospital. Al final, el resultado es un conteo que da claridad sobre las áreas de mayor oportunidad. Este tipo de hoja de verificación se puede hacer de manera diaria palomeando los comentarios o quejas recibidas en un periodo de tiempo determinado.
Gráficos de control
Se utilizan para ilustrar cambios de alguna actividad o indicador en el tiempo, por lo que son útiles para procesos estadísticos. Se utilizan sobre todo en las áreas de análisis de datos en salud, como la epidemiología o la salud pública. Si el análisis del gráfico de control indica que el proceso está actualmente bajo control (sin variaciones evidentes o subidas y bajadas drásticas en los gráficos) no se necesitarán correcciones o cambios en los parámetros de control del proceso.
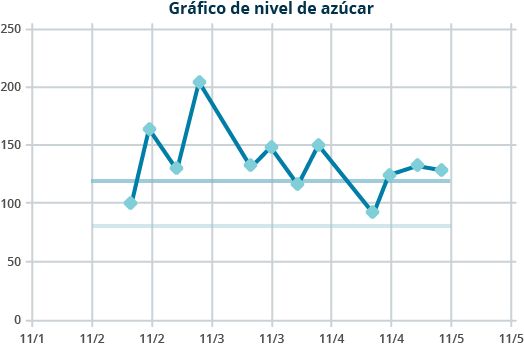
Este es un gráfico simple hecho en Excel que muestra los niveles de glucosa en sangre en una persona a través de los días. Los niveles normales deben ser por debajo de 100ng/dL, por lo que, en este caso, esta herramienta pudiera dar visibilidad al personal de enfermería y cocina de un hospital para hacer ajustes en el medicamento, dieta y restricciones para el paciente.
Histograma
Es un gráfico de barras común que sirve para brindar transparencia y presentar datos. Por ejemplo, la cantidad de pacientes que han ingresado a cierto servicio de un hospital mediano (urgencias, quirófanos, sala de expulsión, laboratorios) a lo largo de meses. Esta herramienta permite identificar cuáles son los meses o temporadas más altas, en cuanto a los servicios brindados en el sistema de salud.
A continuación, se muestra un ejemplo, el cual muestra el número de casos de COVID-19 en varias ciudades de Ecuador (en la última gráfica se observa el número de casos por grupo de edad).
Es un gráfico simple que nos deja ver la diferencia en la cantidad de contagios en cada una de las provincias. Por ejemplo, en el gráfico 1 vemos que la región Costa es la provincia con mayor número de contagios, mientras que Loja es la que tiene menor número de ellos.
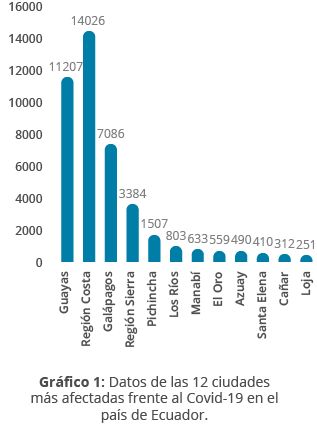
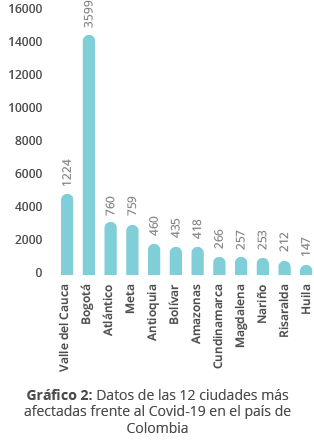
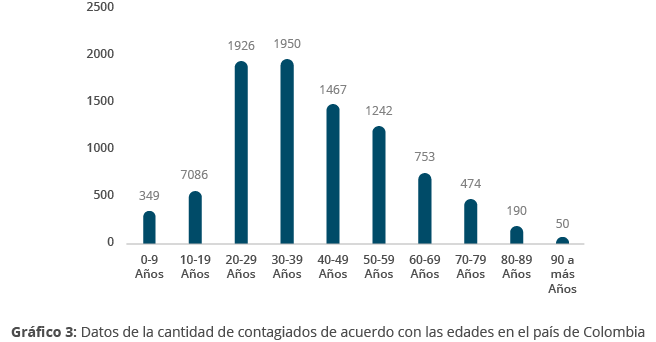
Fuente: Buelvas, L., Villareal, J., Gomez, H., y Palacio, A. (2020). Gráficos comparativos entre países de las personas contagiadas por COVID-19. Boletín de innovación, logística y operaciones, 2(1).
Diagrama de Pareto
 Este diagrama contiene dos ejes, un gráfico de barras y otro en líneas. Las barras son los valores o ítems individuales, mientras que las líneas representan la acumulación de estos. Un diagrama de Pareto sirve para lo siguiente:
Este diagrama contiene dos ejes, un gráfico de barras y otro en líneas. Las barras son los valores o ítems individuales, mientras que las líneas representan la acumulación de estos. Un diagrama de Pareto sirve para lo siguiente:
- Dividir un problema o incidente en pedazos más pequeños.
- Identificar los factores más importantes, mostrar dónde enfocar las prioridades y hacer un mejor uso de recursos limitados.
- Identificar el 20% de las causas, que son responsables del 80% de los efectos (regla 80:20 en el principio de Pareto).
Por ejemplo, en el siguiente diagrama se puede observar que la mayor cantidad de casos se dio en tres países (principalmente en Estados Unidos) en el periodo de tiempo analizado.
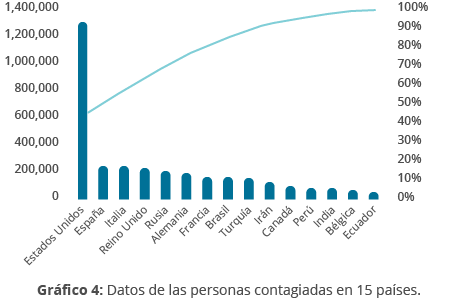
Fuente: Buelvas, L., Villareal, J., Gomez, H., y Palacio, A. (2020). Gráficos comparativos entre países de las personas contagiadas por COVID-19. Boletín de innovación, logística y operaciones, 2(1).
Diagrama de dispersión
Este tipo de diagrama es útil cuando se buscan patrones y comparaciones. Es un diagrama matemático utilizado para mostrar valores de dos variables para un conjunto de datos. Los datos se grafican como una colección de puntos, cada uno con el valor de una variable de control (independiente) que determina la posición en el eje horizontal, mientras que el valor de la otra variable dependiente determina la posición en el eje vertical.
Volviendo al ejemplo inicial de la introducción (donde eres jefe de operaciones del gabinete de imagenología de un hospital mediano), imagina que entre el personal se encuentran cinco técnicos radiólogos en los diferentes turnos. No obstante, al analizar a detalle el desempeño de cada uno, se encuentran discrepancias en los tiempos de servicio. Por lo tanto, algo que podría ayudarte a comparar la eficiencia de los técnicos para generar una medida estándar sería hacer un mapeo de los servicios y tiempos de cada uno a lo largo del día.
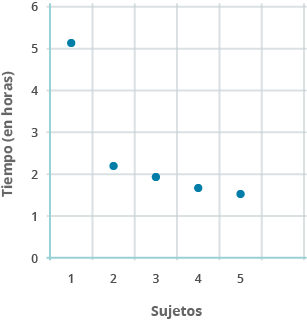
En este diagrama, los cinco puntos son los técnicos en los diferentes turnos. En el eje de la y se encuentra el tiempo (horas) que les toma realizar sus respectivas actividades a cada uno. Aquí podemos observar que el técnico 1 del turno nocturno está completamente fuera del estándar en atención, comparándolo con los otros cuatro técnicos.
Técnico 1: turno nocturno 12 p. m. – 6 a. m.
Técnicos 2 y 3: Turno matutino 6 a. m. a 4 p. m.
Técnicos 4 y 5: Turno vespertino 4 p. m. a 12 p. m.
Diagrama de flujo y ejecución (mapa de flujo de valor)
Los diagramas de flujo son una representación de un proceso de inicio a fin. Regresando al ejemplo de la introducción del tema, el diagrama de flujo es un excelente punto de inicio para detectar desperdicios o procesos y pasos adicionales que no agregan valor y que generan un servicio menos eficiente, con un menor margen de ganancia, lo cual provocará perder puntos en el porcentaje de satisfacción de los usuarios finales (médicos y pacientes).
Este tipo de herramienta busca encontrar una variable oculta en un conjunto de datos. El diagrama de ejecución ilustra los cambios en una variable a lo largo del tiempo. Por ende, sirve para monitorear el impacto de alguna acción, cambio o mejora implementada, y decidir si la mejora funcionó o no (Iswanto, 2016).
Este diagrama tiene como objetivo generar dos mapas: 1) Plasmar cómo se ve el proceso que se quiere mejorar el día de hoy 2) Definir cómo se verá el proceso con mejoras a futuro.
Algunos puntos del proceso de servicio que se pueden analizar con esta herramienta son los siguientes:
- Ciclos de los servicios.
- Carga de trabajo de los integrantes del equipo.
- Retrabajo (calidad).
- Flujo del servicio.
- Diseño del área (espacios funcionales)
- Inventarios.
- Cuellos de botella.
- Desperdicios.
- Productividad (apegarnos al takt time).
- Tiempo disponible en cada área/sitio de trabajo.
En este ejemplo se puede observar el diagrama de flujo del área de espera de pacientes de un hospital (sin aplicar ningún proceso de mejora), donde se identifican las principales actividades y tomas de decisión, así como los documentos que son parte del proceso. En el primer recuadro están los primeros pasos que deberá seguir el personal administrativo o de enfermería para registrar al paciente y empezar la atención requerida o derivarlo con algún especialista. En el segundo recuadro se observan los pasos que deberá seguir el médico tratante una vez que recibe al paciente.
El objetivo de poner un proceso en un diagrama de flujo es precisamente identificar los pasos adicionales o extra que pueden omitirse y hacer un proceso mucho más esbelto que incrementará la satisfacción del paciente con la experiencia.
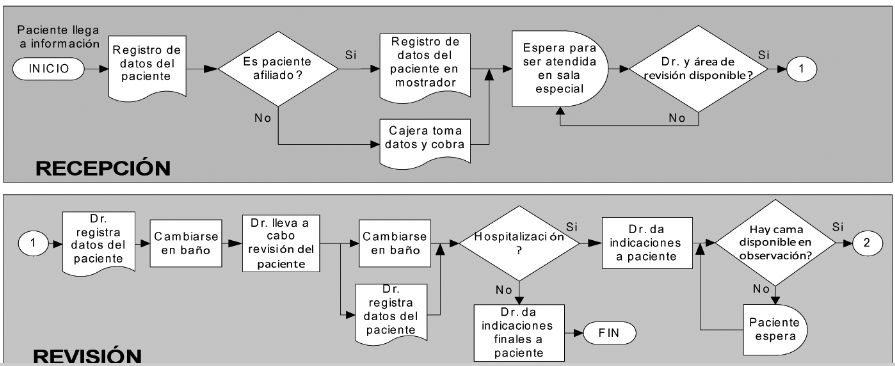
Fuente: León, S., Medina, A. y González, A. (2014). Reducir tiempos de espera de pacientes en el departamento de emergencias de un hospital utilizando simulación. Industrial Data, 13.

Fuente: Jorge Cogollo. (2020, 7 de septiembre). ¿Qué es un DIAGRAMA DE FLUJO? Cómo HACER Diagramas de Flujo Paso a Paso + Ejemplos [Archivo de video]. Recuperado de https://www.youtube.com/watch?v=Kucgc6NpGwc
El siguiente enlace es externo a la Universidad Tecmilenio,
al acceder a éste considera que debes apegarte a sus términos y condiciones.
Como se puede apreciar en el ejemplo del video, un diagrama de flujo es una herramienta básica con las que cuenta el personal de salud o administrativo para identificar procesos que son parte de la operación de las instituciones de salud.
Metodología esbelta aplicada a salud
 De acuerdo con Mahmound (2020), es necesario analizar constantemente los sistemas de salud para:
De acuerdo con Mahmound (2020), es necesario analizar constantemente los sistemas de salud para:
- Protegerlos de diversas amenazas (pandemias, por ejemplo).
- Corregir los errores y desperdicios de manera inmediata.
- Raparlos de raíz y protegerlos de futuras amenazas.
La metodología lean o esbelta puede aplicarse a todo proceso, ya sea simple o complejo, que se desarrolle en el sistema de salud y que necesite mejora, la cual puede ser en varios sentidos.
¿Qué aspectos de la organización/negocio se pueden mejorar a través de la metodología lean?
- Los movimientos innecesarios de las cosas, pacientes y trabajadores.
- Subutilizar herramientas/espacios.
- Pensar en la calidad desde el inicio del proceso (el valor para el paciente/cliente).
- Evitar el sobre stock innecesario.
- Escuchar a los colaboradores que siempre tienen buenas iniciativas.
- Tener en consideración el tiempo como elemento vital.
- Por último, escuchar qué quiere el paciente, así como involucrarlo, es decir, hacerlo participar.
Como podrás darte cuenta, la clave de la transformación es dejar que las personas dentro de la organización aprendan y se empapen de la cultura lean, siendo ellos quienes implementen las diferentes herramientas (Stone, 2012). Podrás identificar que el éxito está en que las metodologías se apliquen dentro de la organización de manera sostenible, y el personal sea capaz de extender estas metodologías autónomamente.
Por lo tanto, cada proceso, servicio e interacción entregada al paciente es una oportunidad para mejorar la calidad en el servicio. A medida que la organización progresa hacia el lean mindset (pensamiento esbelto) y adopta los indicadores en la actividad diaria, se puede empezar a ver mejora en la calidad del servicio.
Analizando los sistemas de salud, uno de los conceptos de la metodología esbelta que aplica de manera muy natural es el lead time. Es decir, el tiempo que tardamos en llevar a cabo un proceso de punta a fin; este proceso por lo general es repetitivo.
¿Qué pasa con el lead time (tiempo de ciclo) cuando mis sistemas o servicios de salud son diversos?
 Es muy probable que el lead time, también llamado tiempo de ciclo, en un servicio de salud sea variable dependiendo del tipo de servicio o atención brindada, por lo que se tendrá que identificar cada proceso clave de la siguiente manera (Huang, 2016):
Es muy probable que el lead time, también llamado tiempo de ciclo, en un servicio de salud sea variable dependiendo del tipo de servicio o atención brindada, por lo que se tendrá que identificar cada proceso clave de la siguiente manera (Huang, 2016):
- Generar un lead time base para cada uno de mis servicios: volviendo al ejemplo inicial, podemos identificar a simple vista tres procesos diferentes: una radiografía de tórax, una biometría hemática y un análisis general de orina. El lead time base consiste en medir cuánto tiempo pasa desde que el usuario solicita el servicio hasta que se entrega.
- Generar un lead time target (meta de tiempo de ciclo) para cada uno de mis servicios: esto consiste en establecer un tiempo deseado. Por ejemplo, la radiografía de tórax tiene un lead time base de 45 minutos. Sin embargo, mi lead time target es de 30 minutos.
- Lead time global: un promedio del total de mis servicios; esto es una ponderación del lead time de cada uno de los servicios ofertados.
La importancia de construir indicadores en los sistemas de salud
Además de aportar transparencia y enfoque a los resultados para todos los involucrados en un proceso, las ventajas en el uso de indicadores son claras, ya que permiten establecer medidas basales o de arranque, con el fin de efectuar comparaciones periódicas de los procesos implantados y los resultados obtenidos, además de brindar información de los espacios que requieren mejora.
Como punto importante, es necesario tener en cuenta que hay que construir los indicadores a partir de objetivos de mejora detectados. Una vez hecho el análisis de las mejoras de cada uno de los procesos de la institución o servicio de salud completo, será importante establecer metas o indicadores que aseguren que se lleguen a los niveles y objetivos deseados. Los indicadores deberán ser siempre visibles para todos los integrantes de una organización, ya que en conjunto serán responsables de uno o varios de estos indicadores en sus actividades diarias.
Se puede empezar a construir los indicadores a partir de los servicios principales que la organización o área ofrece y establecer un punto o medida base desde la que queremos empezar. Por ejemplo, el área de procesos de calidad e higiene de un hospital puede tener como los siguientes indicadores:
- Enfermedades nosocomiales por debajo del 5% de todas las enfermedades infecciosas del hospital.
- Personal de enfermería capacitado al 100% en técnica de lavado de manos.
Puedes hacer uso de la metodología SMART para construir indicadores, lo cual implica que los indicadores deberán ser los siguientes:
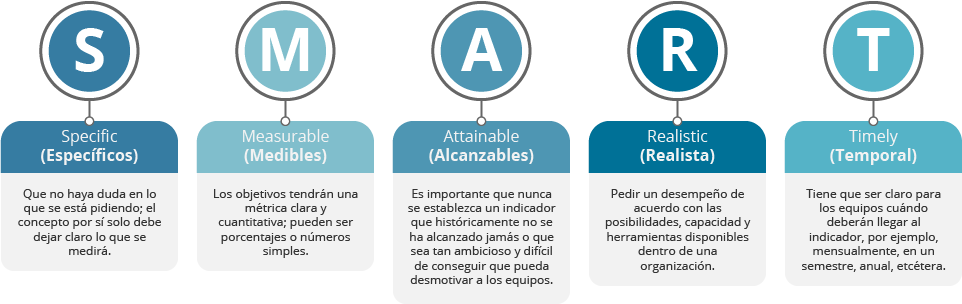
Algunos ejemplos de indicadores para áreas de recepción/triage son los siguientes:
- Lograr una reducción en el tiempo de espera un 5% entre la admisión al servicio y la atención médica de manera anual.
- Disminuir 10% el periodo de tiempo que permanece el enfermo en el circuito de consultas en el mes.
- Reducir 20% la proporción de pacientes que deciden abandonar el servicio sin recibir atención en el año.

 Cierre
Cierre
Ahora que conoces esta información, toma como muestra la pandemia de COVID-19 y reflexiona sobre lo siguiente:
- ¿Qué servicios de salud se vieron afectados por la falta de esbeltez en los procesos?
- ¿Cómo los mejorarías?
- ¿Qué impacto tiene para el usuario final?
No olvides que, en los servicios de salud, el mejor resultado siempre implica menor tiempo de espera y mayor satisfacción del paciente, además de reducir el porcentaje de riesgos y errores.
 Checkpoint
Checkpoint
Asegúrate de:
- Conocer la historia de la mejora continua en el sector salud.
- Revisar la evolución de las aplicaciones de la gestión de calidad en el sector salud a través del tiempo.
- Identificar las herramientas disponibles de gestión de calidad y su aplicación en salud.
- Comprender la aplicación de lean en puntos específicos del sector salud y cómo puede apoyarte a mejorar servicios.
- Comprender la importancia de integrar indicadores, aplicando la metodología SMART a los procesos de calidad para avanzar hacia la esbeltez y mejora continua de los procesos.
 Bibliografía
Bibliografía
- Abdallah, A., y Alkhaldi, R. (2019). Lean bundles in health care: a scoping review. Journal of health organization and management, 33(4). Recuperado de https://doi.org/10.1108/JHOM-09-2018-0263
- Akmal, A., Greatbanks, R., y Foote, J. (2020). Lean thinking in healthcare – findings from a systematic literature network and bibliometric analysis. Health Policy, 124(6). Recuperado de https://doi.org/10.1016/j.healthpol.2020.04.008
- Buelvas, L., Villareal, J., Gomez, H., y Palacio, A. (2020). Gráficos comparativos entre países de las personas contagiadas por COVID-19. Boletín de Innovación, Logística y Operaciones, 2(1).
- Costa, L., Filho, M., Rentes, A., Bertani, T., y Mardegan, R. (2017). Lean healthcare in developing countries: evidence from Brazilian hospitals. The International journal of health planning and management, 32(1).Recuperado de https://doi.org/10.1002/hpm.2331
- Huang, Y., y Bach, S. (2016). Appointment Lead Time Policy Development to Improve Patient Access to Care. Applied clinical informatics, 7(4). Recuperado de https://doi.org/10.4338/ACI-2016-03-RA-0044
- Jorge Cogollo. (2020, 7 de septiembre). ¿Qué es un DIAGRAMA DE FLUJO? Cómo HACER Diagramas de Flujo Paso a Paso + Ejemplos [Archivo de video]. Recuperado de https://www.youtube.com/watch?v=Kucgc6NpGwc
- Iswanto, A. (2016). Using Takt Time for Increasing Income in Specialist Outpatient Clinic in Kemang Medical Care (KMC). Recuperado de https://ssrn.com/abstract=2722944
- León, S., Medina, A., y González-Ángeles, A. (2014). Reducir tiempos de espera de pacientes en el departamento de emergencias de un hospital utilizando simulación. Industrial Data, 13.
- Mahmoud, Z. (2020). Hospital Management in the Anthropocene: an international examination of lean-based management control systems and alienation of nurses in operating theatres (Tesis doctoral). Francia: Université de Nantes IAE.
- Stone K. (2012). Four decades of lean: a systematic literature review. International Journal of Lean Six Sigma, 3(2). Recuperado de https://doi.org/10.1108/20401461211243702.
